Nascere e vivere da sieropositivi: HIV, trasmissione verticale, nuove cure funzionali e vaccino Tat.
Intervista alla dott.ssa E. Hamlyn del King’s College Hospital di Londra
Nel Regno Unito sono circa 100 000 le persone che convivono con il virus dell’immunodeficienza umana, comunemente detto HIV. Vi stupirebbe sapere che circa un migliaio di loro non hanno mai avuto rapporti sessuali? Si tratta di bambini e adolescenti che hanno contratto il virus verticalmente, ovvero da madre sieropositiva durante la gravidanza, il parto o l’allattamento al seno. La maggior parte di questi ragazzi vive a Londra.
“Oggi in Europa, ogni donna incinta viene sottoposta ad un test per l’HIV. In caso di sieropositività, trattamenti tempestivi riducono il rischio di infezione per un bambino praticamente a zero” racconta la dottoressa Elizabeth Hamlyn, Consultant Physician al King’s College Hospital di Londra specializzata in HIV e salute sessuale. Ma ogni giorno nel mondo nascono 600 bambini sieropositivi: il problema è, purtroppo, ancora attuale. I giovani di cui si occupa sono in genere ragazzi nati prima che i test sulle gestanti fossero largamente diffusi, o nati al di fuori dell’Europa, per lo più in Africa. “Raggiunta l’adolescenza devono passare da pediatrìa al servizio sanitario per adulti. Per loro è un periodo davvero difficile e hanno bisogno di uno specialista che li guidi e li aiuti”.
I giovani e le cure “Ricevendo una diagnosi sieropositiva da adulti, grazie ai farmaci di ultima generazione è possibile vivere una vita lunga e normale, a patto di iniziare la cura tempestivamente. Gli adolescenti nati con l’HIV invece, avendo dovuto iniziare la terapia da giovanissimi, possono sviluppare un virus resistente ai farmaci. Per questo il trattamento è molto più complicato”, spiega la dott.ssa Hamlyn. Molti di questi ragazzi provengono inoltre da famiglie con problemi sociali, finanziari o di immigrazione, a volte hanno perso i parenti per colpa dell’AIDS. Pregiudizi e stigmatizzazione rendono la situazione ancora più delicata e sfociano spesso in paura ed isolamento. “Hanno molte cose con cui fare i conti, molti problemi da gestire, nonostante ciò vivono la loro situazione come un segreto. Spesso non discutendone con nessuno, persino all’interno della loro stessa famiglia “.
“I primi trattamenti erano tossici e avevano alcuni gravi effetti collaterali. Tuttavia, negli ultimi anni la ricerca è avanzata molto bene”, racconta il dott.ssa Hamlyn. L’HIV nei ragazzi è normalmente trattato con una combinazione di tre diversi farmaci da assumere giornalmente, adoperati in combinazione tra loro per evitare di produrre virus resistenti. Questo trattamento è molto efficace e impatta minimamente la vita quotidiana. “Gli adolescenti di cui mi occupo vengono in genere a conoscenza della loro sieropositività all’età di 9 o 10 anni. Ciò vuol dire che devono fare i conti con il problema di avere una infezione a trasmissione sessuale prima ancora di aver fatto sesso. Assieme a psicologi e specialisti facciamo di tutto per rassicurarli e spieghiamo loro che con il trattamento possono avere una vita sessuale normale, sottolineando ovviamente l’importanza del preservativo”. Ciò nonostante, molti adolescenti sono ancora scettici. “Spesso dobbiamo lottare per convincerli a prendere farmaci.”
Ma cos’è l’HIV? L’HIV è un virus che attacca i globuli bianchi del nostro sistema immunitario dette cellule T, più precisamente le cellule CD4, designate dal nostro corpo a combattere le infezioni. Tali cellule riconoscono gli ospiti indesiderati del nostro organismo (come virus, batteri o cellule tumorali) e attivano i settori del nostro sistema immunitario più idonei a contrastarli. Di conseguenza, un numero insufficiente di cellule CD4 espone l’organismo ad un alto rischio di infezioni e tumori. Questa ridotta immunità (immunodeficienza) è conosciuta come AIDS e potrebbe trasformarsi in gravi infezioni minacciose per la vita, alcune forme di cancro ed il deterioramento del sistema nervoso. Sebbene l’AIDS sia sempre il risultato di un’infezione da HIV, non tutti quelli che hanno contratto l’HIV hanno l’AIDS. Il virus impiega un lungo periodo per mettere k.o. un numero di cellule tali da avere ripercussioni visibili. Gli adulti che hanno contratto HIV possono sembrare sani per anni prima che si ammalino di AIDS. È per questo che prevenzione e controlli sono indispensabili: un individuo infetto ma inconsapevole è un rischio per sé e per gli altri, potendo facilmente trasmettere il virus per via sessuale, ematica (siringhe infette o trasfusioni di sangue infetto) o verticale.
Come si cura? Per valutare il livello dell’infezione vengono misurati il numero delle cellule CD4 e la “carica virale”, ovvero la quantità di virus nel sangue. Fino ad oggi non esiste una terapia in grado di eliminare totalmente il virus dell’HIV dall’organismo. La malattia è incurabile nel senso che un sieropositivo porterà con sé il virus per la vita. Ma dal 1996, con l’avvento delle “terapie antiretrovirali”, è possibile impedirne la replicazione nell’organismo fino ad abbassare la carica virale a valori irrilevabili. In tal modo si riducono i danni provocati al sistema immunitario e il rischio di trasmissione diventa quasi zero. Grazie a questa terapia, chi ha contratto il virus può prevenire l’insorgenza dell’AIDS e godere di un’aspettativa di vita pari a quella della popolazione generale.
La cura funzionale: una speranza per il futuro. Immaginando una cura definitiva per l’HIV penseremmo probabilmente ad un particolare tipo di farmaco in grado di eliminare ogni traccia di virus dal corpo: una cura di eradicazione. Molti medici impegnati nella ricerca contro l’HIV, stanno tuttavia sperimentando un approccio diverso. È chiamata cura funzionale e si tratterebbe di una cura in grado di rendere la carica virale, ovvero la quantità di virus nel sangue, irrilevabile in modo permanente. La differenza fondamentale fra una cura di eradicazione ed una funzionale è di tipo pratico. Riserva virale è il nome che gli scienziati danno a certe copie del virus che si nascondono silenziosamente in diverse zone del corpo. Questo virus nascosto non può essere combattuto o trattato fino a che qualcosa non lo riattivi e ne inneschi una nuova riproduzione. Esser certi di aver estirpato la riserva virale non è semplice. È più facile controllare che il livello di carica virale rimanga irrilevabile ed esser ugualmente certi che il sistema immunitario funzioni bene tanto quanto facesse prima che l’organismo fosse infettato, debellando così il rischio di AIDS o altri problemi come l’invecchiamento precoce. In un certo senso questo è ciò che si ottiene sottoponendo il paziente a cura antiretrovirale per tutta la vita. Una cura funzionale avrebbe però l’enorme vantaggio di raggiungere il medesimo obiettivo evitando gli effetti collaterali dei farmaci che, seppur oggi molto meno gravi di un tempo, sono ancora presenti.
Sieroconversione e l’importanza dei controlli tempestivi.
“Abbiamo avuto casi di bambini nati da madre sieropositiva e sottoposti a trattamento tempestivo, che dopo un certo lasso di tempo hanno bloccato l’assunzione dei farmaci e hanno continuato a registrare un virus irrilevabile. Purtroppo però, dopo alcuni anni il virus è tornato rilevabile”, racconta la dott.ssa Hamlyn. Sembra che il trattamento precoce possa abbattere la carica virale fino ad un livello sufficiente affinché il sistema immunitario dei pazienti possa da solo controllare l’infezione residua, senza l’ausilio continuativo di farmaci antiretrovirali. Nonostante, per gran parte dei pazienti, a seguito dell’interruzione dei trattamenti il virus si sia ripresentato, per alcuni è rimasto permanentemente irrilevabile ed ulteriori ricerche in tale area nutrono speranze. “Alcuni gruppi di scienziati hanno avuto successo trattando pazienti adulti tempestivamente, non appena abbiano contratto il virus, prima cioè che raggiungano quel punto chiamato sieroconversione (n.d.r. il momento a partire dal quale un paziente infetto, effettuando il test, risulta HIV positivo) che sebbene a volte risulti asintomatico, nella maggior parte dei casi presenta sintomi simili ad un’influenza. I risultati, ad ogni modo, sono ancora preliminari.” È questo dunque il tipo di cura funzionale che potrebbe, in teoria, essere implementato su larga scala. Ma risulterebbe veramente utile solo se la copertura di controlli fosse significativamente più diffusa. Bisogna scoprirla presto l’infezione, per curarla presto. In questo momento, troppe persone sono infettate per anni prima di venire a conoscenza di essere HIV positivi, quando invece la cosa migliore da fare sarebbe sottoporsi al test per tempo dopo un comportamento a rischio.
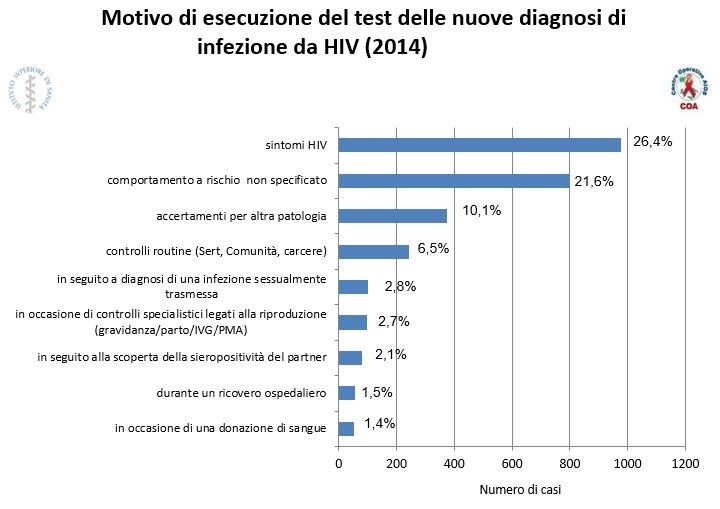
La situazione in Italia. Secondo gli ultimi dati resi noti dal Notiziario dell’Istituto Superiore di Sanità, nel 2014 in Italia sono state riportate 3.695 nuove diagnosi di infezione da HIV, incidenza che pone il nostro paese al dodicesimo posto tra le nazioni dell’Unione Europea. Nonostante nell’ultimo decennio il numero di casi si sia drasticamente ridotto, grazie al trattamento antiretrovirale nelle donne in gravidanza, sono ancora molti gli adolescenti che convivono con il virus. Massimo Oldrini, presidente della LILA (Lega Italiana per la Lotta contro l’Aids), ha reso noto che, secondo i dati raccolti nel registro pediatrico tenuto dall’ospedale Anna Meyer di Firenze, oggi sono 656 i giovani e adolescenti che hanno acquisito l’HIV dalla madre negli anni ’80-’90. “Si tratta di bambini e ragazzi che devono essere accolti come tutti gli altri dalle comunità e dalle istituzioni e aiutati a capire che il virus non impedisce le normali relazioni con gli altri” ha affermato Oldrini sulla vicenda dell’ottobre 2015 di una bambina esclusa dalla scuola e da 35 comunità di accoglienza perché HIV+. Nel corso degli ultimi trent’anni la lotta contro l’HIV e l’AIDS ha festeggiato enormi progressi medici, purtroppo non altrettanti progressi sociali: “In Italia non si parla più di HIV e non esistono programmi nazionali per la prevenzione della trasmissione e il contrasto dello stigma”, ha aggiunto Oldrini, “l’ignoranza riguarda anche il mondo dei servizi sociali e sanitari, come ci dicono le segnalazioni che riceviamo su persone con HIV rifiutate nei centri per anziani. Per questo la LILA, in occasione del primo dicembre, chiede alle istituzioni non fiocchi rossi, ma programmi e azioni contro lo stigma che durino tutto l’anno”.
Una speranza italiana: Il vaccino Tat. Nonostante la terapia antiretrovirale sia molto efficace ed abbia il merito di aver salvato milioni di vite, come già detto non è capace di ricostituire pienamente il sistema immunitario ed eradicare il virus. Se si vuole porre fine una volta per tutte all’epidemia di AIDS c’è bisogno di un vaccino. Purtroppo siamo molto lontani da un vaccino preventivo, ma un’ottima notizia è arrivata qualche mese fa dall’Italia e riguarda lo studio pubblicato sulla rivista Retrovirology da un gruppo di ricercatori guidato da Barbara Ensoli, direttrice del Centro Nazionale Aids (Cnaids) dell’Istituto Superiore di Sanità, e poi annunciato alla Conferenza Mondiale AIDS 2016 in Sudafrica. Si tratta di un vaccino terapeutico in grado di rafforzare il sistema immunitario e, di conseguenza, potenziare l’efficacia delle attuali terapie contro l’Hiv e aumentare l’aspettativa di vita in caso di infezione.

Come funziona? Il vaccino italiano contro l’HIV presenta un approccio nuovo, avendo come bersaglio una proteina regolatrice chiamata Tat (transactivator of transcription) prodotta nelle prime fasi dell’infezione ed avente un ruolo fondamentale per la replicazione e trasmissione del virus. Sfruttando il meccanismo con cui opera ogni vaccino, la somministrazione di piccole quantità di questa proteina stimola la produzione di anticorpi in grado di neutralizzarla. Il vaccino si è rivelato in grado di aumentare i livelli delle cellule T bersagliate dal virus e sembra ridurre la forma silente dell’HIV, la riserva virale che non può essere attaccata dai farmaci e che è responsabile dell’aumento del virus nel sangue in seguito a interruzione delle terapie o in caso di una loro assunzione discontinua.
Prima di essere considerato valido ed efficace un vaccino deve sottoporsi a varie “prove”. La sperimentazione clinica di un nuovo prodotto farmaceutico (farmaco o vaccino) atta a verificare se, per efficacia e sicurezza, il prodotto sia idoneo all’uso nell’uomo, si compone di 3 fasi successive, definite convenzionalmente fasi I, II e III. Uno studio sul vaccino Tat condotto lo scorso anno in Italia ne aveva già provato preliminarmente la sua sicurezza (fase I), la nuova sperimentazione condotta in Sudafrica (fase II) nell’ambito di un programma di cooperazione tra il governo italiano e quello sudafricano, ha coinvolto pazienti infettati da sottotipi del virus diversi rispetto a quelli presenti nei partecipanti italiani. Il suo scopo era proprio stabilire se il vaccino fosse efficace anche in pazienti con diverse caratteristiche genetiche e infettati da un differente sottotipo virale. I risultati sono stati incoraggianti e sosterranno lo svolgimento di ulteriori studi (fase III) in Sud Africa.
Emma D’Orto